Leczenie zębów pod narkozą Opole
Znieczulenie miejscowe i ogólne stosowane podczas zabiegów stomatologicznych w Klinice Implantologii i Stomatologii Estetycznej Dr Radosław Witkowski. W ramach naszej oferty przy świadczeniu usług medycznych naszej kliniki znajdą Państwo różne możliwości nowoczesnych, komfortowych i bezpiecznych rozwiązańznieczuleniaokołozabiegowego.
.webp)
Czego się dowiesz?
znieczulenie miejscowe
Podstawowym znieczuleniem stosowanym do zabiegów wykonywanych w warunkach gabinetu stomatologicznego jestznieczulenie miejscowe.
Znieczulenie miejscowe wykonujemy przy użyciu standardowych zestawów strzykawek, karpuli lub aparatu The WAND.Jest to urządzenie sterowane komputerowo, które podaje bezboleśnie, metodą kroplową, środek znieczulenia miejscowego, bez strzykawek, karpuli, niepotrzebnego stresu i bólu pacjenta. W uzasadnionych przypadkach u pacjentów z lękiem, niskim progiem bólu orazdentofobią znieczulenie miejscowe może być wspomagane lekami uspokajającymi podawanymi doustnie jeszcze przed zabiegiem i/lub lekami przeciwbólowymi, podawanymi dożylnie lub domięśniowo przed zabiegiem i podczas zabiegu, tak by pacjent nie odczuwał bólu.
Oferując szeroki zakres usług na najwyższym poziomie, gabinet dr. Radosława Witkowskiego stwarza możliwość wykonania zabiegów z zakresu implantologii, chirurgii stomatologicznej, szczękowo-twarzowej oraz procedur leczenia zębów w znieczuleniu ogólnym. Do narkozy kwalifikuje pacjentów doświadczony anestezjolog, specjalista anestezjologii i intensywnej terapii, i prowadzi w asyście doświadczonej pielęgniarki anestezjologicznej, oboje z wieloletnim stażem pracy na wieloprofilowym bloku operacyjnym. Dysponujemy odpowiednim sprzętem do prowadzenia zabiegów chirurgicznych w znieczuleniu ogólnym. Korzystamy także z dobrze wyposażonych sal operacyjnych z pełnym zapleczem szpitalnym, które gwarantuje naszym pacjentom komfort i bezpieczeństwo zarówno w trakcie zabiegów, jak i po zabiegach operacyjnych.

warto wiedzieć
Naczelną zasadą, którą należy się kierować przy wyborze znieczulenia stosowanego do zabiegów z zakresu implantologii, chirurgii stomatologicznej i innych dyscyplin stomatologicznych, jest założenie, że znieczulenie nie powinno stwarzać większego obciążenia dla pacjenta niż zasadniczy zabieg.W przypadku braku skuteczności, szkodliwości lub niemożności przeprowadzenia zabiegu stomatologicznego w każdym z wymienionych rodzajów znieczulenia miejscowego, należy przeprowadzić zabieg w znieczuleniu ogólnym.
premedykacja psychiczna
Zabieg i każdy rodzaj znieczulenia powinien być poprzedzony tzw. PREMEDYKACJĄ PSYCHICZNĄ, która polega na rozmowie z pacjentem, wyjaśniającej szczegóły i przebieg planowanego zabiegu pod kątem bezpieczeństwa i realnej skuteczności wykonywanych procedur. Jednym słowem – uspokaja często nieuzasadnione obawy pacjenta. Najważniejszym czynnikiem premedykacji psychicznej jest utwierdzenie pacjenta w słusznym przekonaniu, że ból, który jest naturalną konsekwencją praktycznie wszystkich zabiegów stomatologicznych, zostanie całkowicie wyeliminowany dzięki zastosowanemu znieczuleniu.
MONITOROWANA OPIEKA ANESTEZJOLOGICZNA
W uzasadnionych przypadkach możliwy jest ograniczony udział anestezjologa w procedurze zabiegowej w ramach tzw.MONITOROWANEJ OPIEKI ANESTEZJOLOGICZNEJ. Dotyczy to sytuacji, gdy stan chorego jest na tyle ciężki albo miejsce operowane na tyle niebezpieczne lub wreszcie rozległość zabiegu na tyle nieprzewidywalna, że w sytuacji gdyby doszło do komplikacji, anestezjolog będzie musiał podjąć czynności, które umożliwią operatorowi bezpieczne dla pacjenta dokończenie operacji. Znieczulenie miejscowe może być wówczas wspomagane lekami uspokajającymi podawanymi doustnie jeszcze przed zabiegiem i/lub lekami przeciwbólowymi, podawanymi dożylnie przed zabiegiem i podczas zabiegu z równoczesną opieką anestezjologiczną przy ciągłym monitorowaniu funkcji życiowych chorego poddanego zabiegowi. Możliwe jest również rozszerzenie czynności podjętych przez anestezjologa o zastosowanie znieczulenia ogólnego.
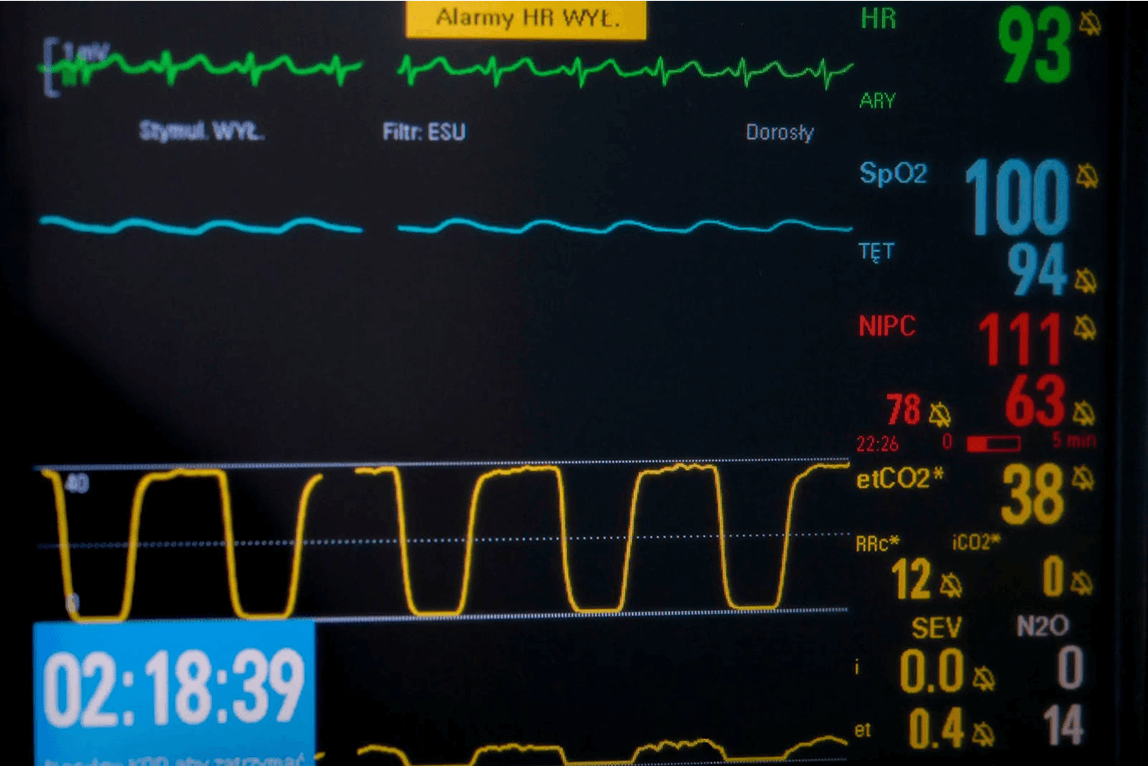
znieczulenie ogólne narkoza
Jest procedurą medyczną polegającą na wywołaniukontrolowanego, odwracalnego stanu całkowitego zniesienia bólu, poczucia świadomości i neurologicznych odruchów obronnych osoby znieczulanej, do którego dochodzipoprzez podanie drogą dożylną lub wziewną odpowiednich leków. Znieczuleniu ogólnemu towarzyszy zwiotczenie mięśni szkieletowych, co umożliwia zabezpieczenie drożności dróg oddechowych i prowadzenie efektywnej, mechanicznej wentylacji płuc pacjenta oraz niepamięć wsteczna dająca komfort szczególnie osobom z dużym poczuciem lęku okołozabiegowego.
To sprawdzony i powtarzalny sposób postępowania medycznego dzięki temu, że wykonuje ją odpowiednio przeszkolony i doświadczony zespół anestezjologiczny, w skład którego wchodzi lekarz anestezjolog i pielęgniarka anestezjologiczna. Lekarz kwalifikuje pacjenta do znieczulenia ogólnego, wybiera odpowiednią metodę znieczulenia i dobiera leki anestetyczne. Zadaniem zespołu jest stała opieka nad chorym przez cały czas trwania zabiegu, jak i po jego zakończeniu, co czyni leczenie w znieczuleniu ogólnym procedurą w pełni bezpieczną.
By zapewnić techniczne bezpieczeństwo podczas znieczulenia ogólnego, niezbędny jest właściwy sprzęt anestezjologiczny: aparat do znieczulenia, sprzęt monitorujący oraz zestaw odpowiednich leków i płynów infuzyjnych. Dzięki temu w okresie okołooperacyjnym możliwe jest stałe monitorowanie podstawowych funkcji życiowych pacjenta (czynność serca, oddychanie).
Znieczulenie ogólne gwarantuje komfort pracy wykonującemu zabieg stomatologiczny lekarzowi, jak również umożliwia bezbolesne przeprowadzenie pacjenta przez okres okołooperacyjny z uwolnieniem od silnego stresu, który na ogół towarzyszy zabiegom stomatologicznym.


Kwalifikacja lekarska do zabiegu w znieczuleniu ogólnym
Anestezjolog kwalifikuje w oparciu
Kwalifikacja formalna do zabiegu w znieczuleniu ogólnym
Pacjent zostaje zakwalifikowany do zabiegu z w znieczuleniu ogólnym
DIAGNOSTYKA PRZED PLANOWANYM znieczuleniem ogólnym
wywiad chorobowy
Szczegółowych informacji udziela pacjent, wypełniając specjalnie przygotowaną i zalecaną do pobrania. Jej ostateczne wypełnienie powinno się odbyć w obecności lekarza anestezjologa. Dokładne przeczytanie ze zrozumieniem i złożenie podpisu przez pacjenta lub jego opiekuna prawnego pod prawidłowo wypełnioną ankietą jest jednym z niezbędnych warunków umożliwiających przeprowadzenie procedury zabiegowej.
badania laboratoryjne
W przypadku pojawienia się jakichkolwiek wątpliwości diagnostycznych poszerzamy zakres badań laboratoryjnych oraz kierujemy pacjenta na niezbędne dodatkowe konsultacje specjalistyczne.
NIEZBĘDNE INFORMACJE PRZED PLANOWANYM ZABIEGIEM W ZNIECZULENIU OGÓLNYM
Przed planowanym zabiegiem operacyjnym pacjent powinien być wyczerpująco poinformowany na temat
W trakcie dopełniania formalności poprzedzających rozpoczęcie zabiegu pacjent (ewentualnie jego rodzice lub ustawowy opiekun prawny) winien potwierdzić pisemnie, podpisując OŚWIADCZENIE I ZGODĘ NA ZNIECZULENIE, że przekazane mu informacje były dla niego zrozumiałe oraz wyjaśniły wszelkie wątpliwości z wcześniejszą nieograniczoną możliwością zadawania pytań i uzyskaniem na nie satysfakcjonujących odpowiedzi.
WSKAZANIA DO ZASTOSOWANIA ZNIECZULENIA OGÓLNEGO
Wskazaniem do zastosowania znieczulenia ogólnego w dyscyplinach stomatologicznych są zabiegi trudne lub niemożliwe do wykonania w znieczuleniu miejscowym. Bywają to rozległe zabiegi z zakresu:
Możliwe jest również leczenie:
.png)
Szczególne wskazania do zabiegów stomatologicznych W ZNIECZULENIU OGÓLNYM
.png)
Szczególne wskazania dotyczą następujących grup pacjentów:
Istotne informacje dotyczące przygotowania pacjenta do zabiegu w narkozie
Dzieci a zabieg w znieczuleniu ogólnym
Oprócz przygotowania anestezjologicznego i pediatrycznego dziecko wymaga szczególnego podejścia ze strony rodzica bądź opiekuna, a także personelu medycznego. Ważnym elementem powodzenia jest przygotowanie emocjonalne, poprzez przeprowadzenie spokojnej rozmowy, która ma za zadanie przygotować młodego pacjenta do planowanej procedury.
W sposób przystępny i łatwy do zrozumienia należy wyjaśnić, na czym polega zabieg oraz rodzaj planowanego przy nim znieczulenia. Należy uczciwie zapewnić o jego bezpieczeństwie, wyjaśniając wszelkie niepokoje związane z planowaniem narkozy u dziecka. W całym przygotowaniu, a następnie w przeprowadzeniu procedury pomocny jest doświadczony zespół anestezjologiczny, który oprócz kompetencji winien mieć umiejętność właściwego postępowania z dziećmi.
.png)
Kobiety ciężarne a znieczulenie ogólne
W przypadkukobiet ciężarnych zalecane jest odłożenie operacji planowych w znieczuleniu ogólnym do 6. tygodnia po porodzie, gdy ustąpią już fizjologiczne zmiany związane z ciążą. Można znieczulać ogólnie jedynie w uzasadnionych medycznie sytuacjach. Operacje pilne, bez ryzyka lub z ryzykiem dla matki mniejszym niż minimalne powinny być przesunięte do II lub III trymestru ciąży. Jeśli to możliwe, należy wtedy wykonać znieczulenie miejscowe.
Ze względu na embriogenezę i przenikanie leków anestetycznych z krążenia matki do zarodka, zabiegi wykonywane w I trymestrze ciąży mogą być wykonywane wyłącznie w przypadku ryzyka dla życia matki w trybie natychmiastowym lub pilnym. Wykonujemy je zatem wtedy, gdy ryzyko związane z ich opóźnieniem przeważa nad korzyściami wynikającymi z unikania ekspozycji matki na środki znieczulające i potencjalnym negatywnym wpływem na płód.
Wszystkie zabiegi u ciężarnych powinny być wykonywane w optymalnym dla ciężarnej znieczuleniu, z uwzględnieniem fizjologii organizmu matki i płodu po konsultacji ginekologa-położnika i neonatologa. Zalecana jest ich obecność w okresie okołooperacyjnym z uwagi na możliwość przedterminowego porodu, a także konieczność interpretacji zapisu KTG. Użyteczne jest zatem śródoperacyjne i pooperacyjne monitorowanie tętna płodu (KTG) oraz czynności skurczowej macicy.
.png)
Kobiety karmiące a znieczulenie ogólne
W przypadku kobiet karmiącychpoddanych znieczuleniu ogólnemu nie ma jednoznacznej interpretacji, czy i w jakim stężeniu leki anestetyczne oraz środki pomocnicze stosowane podczas narkozy wydzielane są z mlekiem matki po zabiegu. Nie wiemy jednoznacznie, jak wpływają na dziecko i jak długo powinna trwać przerwa w karmieniu piersią po odbytej operacji w znieczuleniu ogólnym.
Biorąc pod uwagę, że ilość leków stosowanych podczas znieczulenia osiąga w pokarmie matki niskie stężenia, nie powodując następstw klinicznych u dziecka, zakłada się powrót do karmienia piersią już po kilku godzinach od zakończenia zabiegu. Można założyć, że dla kobiety karmiącej korzystniejsze jest znieczulenie miejscowe/regionalne niż ogólne, ponieważ umożliwia wcześniejsze podjęcie karmienia.
.png)
Technika i etapy znieczulenia ogólnego
Znieczulenie ogólne przeprowadza się podając leki drogą dożylną i/lub wziewną metodą podaży ciągłej. Podczas narkozy stosujemy aparat do znieczulenia umożliwiający mechaniczne wspomaganie wentylacji płuc oraz urządzenia monitorujące, które umożliwiają prowadzenie stałej obserwacji i kontroli podstawowych czynności życiowych pacjenta:
.png)
indukcja wprowadzenie
Indukcję czyli wprowadzenie pacjenta do znieczulenia ogólnego rozpoczyna się dopiero po podłączeniu chorego do urządzeń monitorujących i upewnieniu się, że kontynuowanie zaplanowanych procedur medycznych, związanych zarówno ze znieczuleniem, jak i właściwym zabiegiem, są dla chorego bezpieczne.
.png)
intubacja zabezpieczenie dróg oddechowych
Ze względu na konieczność zabezpieczenia dróg oddechowych i prowadzenia mechanicznego wspomagania wentylacji podczas zabiegu przeprowadzanego w znieczuleniu ogólnym lekarz anestezjolog wykonuje zabieg intubacji dotchawiczej. Polega on na umieszczeniu jałowej plastikowej rurki, zwanej rurką intubacyjną lub dotchawiczą, w tchawicy pacjenta.
Zabieg intubacji wykonuje się przy użyciu laryngoskopu natychmiast po podaniu leków przeciwbólowych i wprowadzeniu chorego w stan głębokiego snu.
W przypadku większości zabiegów chirurgicznych rurka wprowadzana jest przez usta. Jednak przy procedurach zabiegowych przeprowadzanych w obrębie jamy ustnej rurkę intubacyjną najczęściej wprowadza się przez nos, o czym wspólnie decydują anestezjolog i lekarz operujący po wcześniejszej konsultacji, o czym informowany jest również pacjent.
W bardzo konkretnych procedurach chirurgicznych istnieje również możliwość przeprowadzenia rurki intubacyjnej przez dno jamy ustnej. Mówimy tu o sposobie intubacji podbródkowo-tchawiczej wg Hernandeza Altemira.
.png)
co zapewnia intubacja?
powikłania i ryzyko
Jak każda procedura medyczna związana z ingerencją w ludzki organizm, znieczulenie ogólne wiąże się z ryzykiem powikłań w czasie zabiegu, jak i po jego zakończeniu.Powikłania najczęściej bywają związane:
.png)
Ryzyko związane ze stanem ogólnym pacjenta
Ze względu na stan ogólny chorego w kwalifikacji do leczenia operacyjnego w znieczuleniu ogólnym należy uwzględniać zasadę, która mówi, że znieczulenie nie powinno stwarzać większego niebezpieczeństwa dla pacjenta niż sam zabieg. Tak więc lekarz anestezjolog, przeprowadzając wywiad kwalifikujący pacjenta do narkozy, analizuje istotne z punktu widzenia bezpieczeństwa procedur obciążenia zdrowotne chorego. Na szczególną uwagę zasługują tu nieustabilizowane zaburzenia stanu zdrowia, które mogą mieć wpływ na skuteczność leczenia
W sytuacji gdy mamy do czynienia z wymienionymi obciążeniami, kierujemy chorego do specjalisty lub lekarza już prowadzącego leczenie, celem konsultacji oraz ewentualnego leczenia. Ustabilizowanie objawów chorobowych i unormowanie stanu ogólnego pacjenta jest warunkiem kwalifikacji do zabiegu w znieczuleniu ogólnym. W sytuacji trudności w przygotowaniu chorych poważnie obciążonych zdrowotnie oraz konieczności wykonania zabiegu w narkozie kwalifikacja do zabiegu powinna uwzględniać warunki szpitalne z możliwością zastosowania intensywnego nadzoru w przypadku zaistnienia istotnych dla zdrowia i życia komplikacji.
Ryzyko związane z techniką operacyjną
Do szybko ustępujących i niegroźnych objawów ubocznych związanych z techniką operacyjną, które powodowane są przez podrażnienie krtani, strefy gardła i podniebienia podczas intubacji, zalicza się:
Ryzyko związane z podażą leków
Objawy związane z zastosowaniem leków anestezjologicznych
Objawy związane z podażą leków oraz wyjściowym stanem ogólnym pacjenta
Wymienione zaburzenia funkcji organizmu mijają po zastosowaniu właściwych leków oraz procedur medycznych.
zastosowanie znieczulenia ogólnego
Leczenie zębów pod narkoząjest dziś powtarzalne i uproszczone dzięki
Właściwy dobór leków oraz sposobów monitorowania stanu zdrowia chorych od rozpoczęcia do zakończenia procedur chirurgiczno-anestezjologicznych czyni je bezpiecznymi i przewidywalnymi dla pacjentów.
.png)
Drogi Pacjencie!
U nas płatność za usługę lub leczenie możesz rozłożyć na 3, 4, 8, 12 miesięcy!
Najczęściej zadawane pytania
Znieczulenie ogólne, potocznie zwane narkozą, jest to farmakologiczny sposób na zniesienie bólu w całym ciele, umożliwiający leczenie wszystkich zębów naraz. Pacjent poprzez podanie leków dożylnie lub wziewnie (w postaci mieszaniny specjalistycznych gazów anestetycznych) całkowicie i odwracalnie traci świadomość. Dzięki temu możliwe jest komfortowe, całkowicie bezbolesne i pozbawione bólu przeprowadzenie zabiegów operacyjnych.
Leczenie zębów w znieczuleniu ogólnym jest dedykowane szerokiej grupie osób. Każdy może być poddany zabiegowi w znieczuleniu ogólnym, o ile procedura chirurgiczna technicznie wymaga narkozy, a pacjent zostanie zakwalifikowany przez lekarza anestezjologa. Są to zazwyczaj osoby bez przeciwwskazań zdrowotnych do tej formy leczenia, wymagające skomplikowanego leczenia zębów. Najczęściej kwalifikowani są pacjenci z trudnościami we współpracy podczas zabiegów, czyli osoby niepełnosprawne, upośledzone, borykające się z różnymi chorobami i ograniczeniami zarówno psychicznymi, jak i somatycznymi, np. ograniczone rozwieranie szczęk czy wrodzony lub nabyty lęk przed zabiegami stomatologicznymi i strach przed bólem.
Osoby te dzięki znieczuleniu ogólnemu mają możliwość pełnego i bezproblemowego leczenia uzębienia w komfortowych warunkach i bez niepotrzebnego stresu. Współczesna stomatologia oferuje rozwiązania dla takich pacjentów. Znieczulenie ogólne umożliwia przeprowadzenie skomplikowanego leczenia zębów w ramach jednej wizyty. Jest to forma leczenia stomatologicznego, której bezpieczeństwo jest priorytetem, a decyzję o takiej formie leczenia pacjent podejmuje wspólnie ze stomatologiem. Jest ono bezpieczne zarówno u dorosłych, jak i u dzieci, o ile lekarz nie stwierdzi przeciwwskazań.
Naturalnym wskazaniem do zastosowania znieczulenia ogólnego są zabiegi niemożliwe lub trudne do wykonania w znieczuleniu miejscowym. Są to rozległe zabiegi chirurgiczne z zakresu chirurgii szczękowej, stomatologicznej, implantologii, np. wszczepienia kilku implantów czy zabiegu z użyciem implantów Zygoma. Możliwe jest również wykonywanie innych procedur stomatologicznych.Jest możliwe także leczenie stomatologiczne, takie jak leczenie zachowawcze, kanałowe czy periodontologiczne każdego zęba, a nawet kilku zębów jednocześnie. Aby opracować jak najlepszy indywidualny plan leczenia pod narkozą oraz określić jego czas, ważna jest odpowiednia diagnostyka przed zabiegiem. Nowoczesna stomatologia pozwala na kompleksowe leczenie zębów w znieczuleniu ogólnym. Szczególne wskazania do zabiegów stomatologicznych w znieczuleniu ogólnym dotyczą następujących grup pacjentów: choroby z zaburzeniami psychicznymi i umysłowo upośledzeni, chorzy pobudzeni, nerwicowi, z dentofobią, dzieci szczególnie nerwowe lub specjalnej troski, chorzy uczuleni na środki znieczulenia miejscowego z potwierdzoną w wywiadzie historią reakcji alergicznych po ich aplikacji, chorzy ze stwierdzoną odpornością na środki znieczulenia miejscowego, chorzy z rozlanymi stanami ropnymi okolicy szczękowo-twarzowej, chorzy z utrudnionym dostępem do pola operacyjnego jamy ustnej (szczękościsk, utrudnione rozwieranie szczęk z przyczyn anatomicznych), chorzy zakwalifikowani do ekstrakcji mnogich zębów w różnych sektorach jamy ustnej w ramach uogólnionej sanacji jamy ustnej, w tym usunięcia zniszczonych zębów, ze wskazań ogólnomedycznych.
Kobiety w ciąży można znieczulać ogólnie do zabiegów stomatologicznych wyłącznie w uzasadnionych przypadkach. Jeśli to możliwe, ze względów zdrowotnych zalecane jest odłożenie planowanych operacji do 6. tygodnia po bezpiecznym rozwiązaniu, gdy ustąpią już w organizmie matki fizjologiczne zmiany związane z okresem ciąży. Operacje nagłe bez ryzyka dla życia lub zdrowia lub zagrażające w stopniu poniżej minimum winny być przełożone do II lub III trymestru ciąży. Jeżeli to możliwe, wszelkie procedury chirurgiczne w tym czasie należy wykonywać w znieczuleniu miejscowym. Ze względu na organogenezę u płodu i przenikanie leków znieczulających z krążenia matki do zarodka, zabiegi planowane w I trymestrze ciąży mogą być wykonywane tylko w trybie natychmiastowym lub pilnym i wyłącznie w przypadku wystąpienia zagrożenia dla życia matki. Przyjmujemy wtedy, że ponoszone ryzyko związane z ich odłożeniem jest większe niż unikanie zagrożenia związanego z ekspozycją organizmu matki oraz płodu na środki znieczulające.2
Zarówno dojrzały pacjent, jak i dziecko kwalifikowane jest do leczenia zębów w ramach zabiegu w znieczuleniu ogólnym, gdy zaistnieją indywidualne wskazania medyczne lub opiekun zawnioskuje o przeprowadzenie zabiegu w narkozie. Lekarz decyduje o wyborze rodzaju znieczulenia w oparciu o badanie kliniczne, zebrany wywiad chorobowy oraz wnikliwą analizę wyników badań laboratoryjnych i stanu zębów. Jeżeli pojawią się wątpliwości diagnostyczne, pacjent skierowany będzie na dodatkowe badania lub konsultację specjalistyczną. Oprócz medycznego przygotowania dziecko wymaga indywidualnego podejścia ze strony rodzica bądź opiekuna, stomatologa oraz personelu medycznego. Istotnym warunkiem powodzenia jest również przygotowanie emocjonalne, poprzez przeprowadzenie rozmowy przygotowującej dziecko do planowanej procedury. W sposób łatwy do zrozumienia należy uczciwie wyjaśnić, na czym polega znieczulenie ogólne oraz zapewnić o jego bezpieczeństwie, rozwiewając wszelkie niepokoje i obawy przed bólem dziecka związane z zabiegiem w narkozie. Aby zminimalizować stres, w przygotowaniu i przeprowadzeniu procedury pomocny jest doświadczony personel medyczny/anestezjologiczny, który prócz kompetencji zawodowych powinien mieć odpowiednie podejście do małego pacjenta. Stomatologia dziecięca wymaga szczególnego podejścia.
W kwalifikacji do procedur chirurgicznych czy stomatologicznych w narkozie należy podchodzić w myśl zasady, że znieczulenie nie powinno stwarzać większego niebezpieczeństwa dla pacjenta niż sam zabieg leczenia zębów. Tak więc doświadczony anestezjolog, przeprowadzając wywiad kwalifikujący pacjenta do narkozy, uwzględnia jego aktualny stan zdrowia. Ostateczną decyzję o kwalifikacji do leczenia podejmuje lekarz anestezjolog. Istotnymi obciążeniami zdrowotnymi, które mogą mieć znaczący wpływ na przebieg procedury w znieczuleniu ogólnym, są nieustabilizowane zaburzenia: układu krążenia (choroba niedokrwienna serca, przewlekła niewydolność krążenia, wady serca); układu oddechowego (astma oskrzelowa, przewlekła obturacyjna choroba płuc); metaboliczne i endokrynologiczne (nadczynność tarczycy, rozchwiana lub nieleczona cukrzyca); układu nerwowego i mięśniowego; deformacje układu kostnego. W sytuacji ich zaistnienia kierujemy chorego celem konsultacji specjalistycznej do lekarza prowadzącego lub specjalisty w danym zakresie, który ma za zadanie ustabilizować objawy chorobowe i unormować stan ogólny zdrowia pacjenta tak, by móc wtórnie zakwalifikować go do zabiegu w znieczuleniu ogólnym. Pacjenci poważnie obciążeni chorobowo, z trudnościami w ustabilizowaniu wiodących dolegliwości, powinni być kwalifikowani do zabiegów w narkozie w warunkach szpitalnych z uwzględnieniem zastosowania intensywnego nadzoru w przypadku wystąpienia istotnych dla zdrowia i życia komplikacji.
Jak każda ingerencja w ludzki organizm, znieczulenie ogólne wiąże się z ryzykiem powikłań w czasie zabiegu, jak również po wybudzeniu. Najczęściej jest ono związane z ogólnym stanem zdrowia pacjenta oraz samą techniką zabiegową, która wiąże się z zastosowaniem urządzeń oraz leków znieczulenia ogólnego. Do najczęściej występujących, ale niegroźnych i szybko ustępujących objawów ubocznych, które mogą wiązać się z techniką zabiegu w znieczuleniu ogólnym, zalicza się występowanie chwilowej chrypki i/lub dolegliwości bólowych gardła, czasem kaszlu, który powodowany jest podrażnieniem strefy gardła i podniebienia przez rurkę intubacyjną, a także uczucia bólu w miejscu wkłucia. Objawy związane ze stosowaniem leków anestetycznych to z kolei przemijające nudności oraz wymioty, senność i/lub zawroty głowy, szczególnie przy pierwszych próbach pionizacji, czyli powrotu pacjenta do pozycji stojącej. Objawy uboczne związane z koniecznością wkłuć w żyły obwodowe to krwiak w miejscu wprowadzenia wenflonu. Rzadziej występujące i związane z ekspozycją na leki i stanem ogólnym pacjenta to przedłużająca się głęboka senność, przemijające trudności z oddychaniem oraz wahania ciśnienia krwi, które są zawsze monitorowane przez zespół anestezjologiczny w trakcie operacji i po ich wybudzeniu. Przemijają na skutek zastosowania odpowiednich leków i procedur medycznych. Ze względu na senność i zawroty głowy, po zabiegu w znieczuleniu ogólnym pacjent nie powinien prowadzić żadnych pojazdów mechanicznych przez co najmniej 24 godziny. Większość pacjentów odzyskuje dobre samopoczucie w ciągu kilku godzin po zabiegu. Zabiegi w znieczuleniu ogólnym są dziś przewidywalne i bezpieczne dzięki wysokim kompetencjom zespołów leczniczych oraz przy zachowaniu profesjonalnych procedur kwalifikacji i ogólnomedycznego przygotowania pacjentów. Wymagany jest właściwy dobór leków i sposobów monitorowania stanu zdrowia chorych przed zabiegiem, w trakcie i po zabiegu, a zastosowanie nowoczesnych urządzeń upraszcza postępowanie okołooperacyjne. Mimo wymienionych ryzyk, nowoczesna anestezjologia sprawia, że jest to bezpieczne znieczulenie ogólne.
Przed planowanym zabiegiem chirurg/stomatolog odpowiedzialny za procedurę zabiegową ma obowiązek w zrozumiały sposób poinformować pacjenta o wszystkich uwarunkowaniach zabiegu, potencjalnych komplikacjach, jak i następstwach procedury chirurgicznej. Pacjent informowany jest również przez lekarza anestezjologa, którego rola jest kluczowa dla bezpieczeństwa pacjenta o szczegółach planowanego znieczulenia ogólnego. Warunkiem dopełnienia formalności poprzedzających rozpoczęcie zabiegu jest pisemne potwierdzenie przekazanych informacji. Pacjent deklaruje w oświadczeniu, że został o wszystkim poinformowany z nieograniczoną możliwością zadawania szczegółowych pytań i uzyskał na nie wyczerpujące odpowiedzi. Sam zainteresowany, jego rodzic lub ustawowy opiekun prawny podpisuje przygotowany dokument OŚWIADCZENIE I ZGODĘ NA ZNIECZULENIE. Wszystkie szczegóły są omawiane podczas pierwszej wizyty kwalifikacyjnej. W ramach wywiadu przygotowującego do zabiegu pacjent udziela szczegółowych informacji dotyczących swojego zdrowia i wypełnia specjalnie przygotowaną ANKIETĘ ANESTEZJOLOGICZNĄ. Warunkiem bezpieczeństwa przy planowaniu zabiegów w znieczuleniu ogólnym jest optymalny stan zdrowia pacjenta i mieszczące się w granicach przyjętych norm wyniki badań laboratoryjnych. Z reguły pacjent musi być na czczo przed zabiegiem. Przed zabiegiem stomatolog musi ocenić ogólny stan jamy ustnej pacjenta. Kluczowe jest poinformowanie lekarza o sposobie przyjmowania wszystkich leków na stałe. Każdy lekarz w naszym zespole dba o bezpieczeństwo pacjenta. Zakres niezbędnych do wykonania badań podstawowych przy planowaniu zabiegów w narkozie obejmuje: aktualne EKG, zdjęcie klatki piersiowej, morfologię krwi, badania czynności układu krzepnięcia: PT, INR, APTT oraz HBs.
Koszt znieczulenia ogólnego jest dodatkową kwotą dodaną do ceny za zabieg operacyjny, np. za leczenie zębów. Jej zakres zależy od czasu trwania zabiegu operacyjnego, ilości użytych leków i materiałów anestezjologicznych, czasu zaangażowania personelu anestezjologicznego w opiekę nad pacjentem zarówno w trakcie trwania operacji, jak i po jej zakończeniu. Ostateczny, dokładny kosztorys sporządzany jest indywidualnie dla konkretnej sytuacji i przypadku.
Masz dodatkowe pytania?
Potrzebujesz konsultacji?
Umów się na konsultację z lekarzem, który dobierze odpowiedni proces i metodę leczenia zgodnie z Twoimi indywidualnymi potrzebami zdrowotnymi.











